Повреждения грудной клетки могут быть закрытыми и открытыми. К закрытым повреждениям относятся: ушиб, сдавление и сотрясение грудной клетки, закрытые переломы ребер, грудины и ключицы. Эти травмы могут быть с повреждением внутренних органов и без их повреждения. Открытые повреждения разделяются на непроникающие и проникающие в грудную полость. В свою очередь проникающие травмы делятся на ранения с повреждением внутренних органов и без их повреждения.
Ушиб грудной клетки
Ушиб грудной клетки — это повреждение мягких тканей грудной стенки: кожи, подкожной клетчатки, мышц. Клинически ушиб проявляется болезненностью во время травмы с последующим усилением боли на следующий день, движения и глубокий вдох также болезненны, отеком мягких тканей, в области ушиба возможны ссадины и гематома. При оказании первой медицинской помощи необходимо на место ушиба положить холод и для уточнения диагноза направить пациента в травматологический пункт. Для уточнения диагноза проводится рентгенологическое исследование грудной клетки. Лечение ушиба сводится к назначению болеутоляющих средств (анальгетиков), применению холода в первые сутки и тепловых процедур в последующие дни, массажа. Таким больным рекомендуется спать в положении полусидя, выполнять дыхательную гимнастику, не заниматься тяжелым физическим трудом.
Сдавление и сотрясение грудной клетки и ее органов
Сдавление и сотрясение грудной клетки часто осложняется Ушибом или разрывом легкого и травматическим шоком.
У пострадавшего появляется синюшно-багровая окраска и отек лица и шеи, петехиальные кровоизлияния в полости рта, склер, на лице, кашель с выделением кровавой мокроты, боли в груди при кашле и вдохе, частое поверхностное дыхание, учащение пульса и падение артериального давления. Аускультативно определяются влажные разнокалиберные хрипы, перкуторно — участки притупления. При разрыве легкого может выделяться алая пенистая мокрота во время кашля. В ряде случаев на стороне поражения выражена подкожная эмфизема, которая появляется при повреждении плевры или разрыва бронхов. Общее состояние обычно тяжелое из-за развития дыхательной недостаточности и травматического шока. При оказании первой медицинской помощи необходимо при возможности наложить на грудную клетку сдавливающую мягкую бинтовую повязку в фазе максимального выдоха, проводить противошоковую терапию (обезболивание, введение противошоковых кровезаменителей, препаратов для поднятия артериального давления). При госпитализации в отделение хирургии пациенту надо создать положение полусидя или, в случае развития шока, лежа горизонтально. В лечении используется обезболивание вагосимпатической блокадой, оксигенотерапия, сердечные препараты, при скоплении кровянистой мокроты отсасывание слизи из трахеи и бронхов путем ларингоскопии или бронхоскопии. Более обширные повреждения легких лечатся оперативно. Пациенту в постели придают положение полусидя. Для профилактики легочных осложнений проводятся ингаляции с натрием гидрокарбонатом, дыхательная физкультура, отсасывание мокроты через носовой катетер.
До 15 лет переломы ребер встречаются крайне редко благодаря их возрастной гибкости. Наиболее часто встречаются переломы после 40 лет. Переломы ребер могут быть закрытыми и открытыми, одиночными и множественными, осложненные разрывом легкого, плевры, бронхов и перикарда (рис. 74). Клинически при переломе одного ребра пациенты предъявляют жалобы на локализованные боли постоянного характера различной интенсивности (тупые в покое и режущие на высоте вдоха), усиливающиеся при глубоком дыхании, кашле, натуживании. Экскурсия грудной клетки на стороне повреждения ограничена, возможно наличие ссадин и гематомы. Пальпация области перелома резко болезненна, иногда можно определить место перелома в виде уступа. При осторожном сжатии грудной клетки между ладонями в стороне от повреждения возникают "отраженные" боли в области перелома. Признаками повреждения легочной ткани и плевры являются кровохарканье и подкожная эмфизема. При множественных переломах ребер появляются глубокие нарушения дыхательной функции, сердечно-сосудистой деятельности, нередко из-за пневмоторакса наступает смещение средостения в здоровую сторону и резкое ухудшение состояния больного. Часто клиника сопровождается тяжелым плевропульмональным шоком, чрезвычайно трудным для лечения. Для диагностики переломов ребер обязательно проводится рентгенологическое исследование.
При оказании первой медицинской помощи необходимо на грудную клетку наложить лейкопластырную повязку на стороне повреждения от грудины до позвоночника, придать пациенту положение полусидя или лежа горизонтально в случае развивающегося шока, обезболить, провести противошоковую терапию. В лечении проводится обезболивание места перелома новокаиновыми блокадами или назначением анальгетиков. Для профилактики легочных осложнений назначаются антибиотика, отхаркивающие препараты, дыхательная физкультура, массаж мышц грудной клетки.
Повреждения обычно возникают в результате прямого удара. Перелом чаще локализуется у места перехода рукоятки в тело грудины. При этом пациент жалуется на сильную боль в месте перелома, усиливающуюся при дыхании и пальпации, отек мягких тканей и кровоизлияния. Окончательный диагноз устанавливается после рентгенологического исследования, проведенного в строго боковой проекции. Лечение переломов грудины заключается в ограничении дыхательных экскурсий грудной клетки лейкопластырной повязкой. При смещении обломков больного укладывают на жесткую кровать в положение на спине с умеренным переразгибанием позвоночника в грудном отделе (между лопаток подкладывают валик). Одновременно проводится вытяжение на петле Глиссона в течение 10 дней.
Переломы ключицы довольно частое повреждение в любом возрасте. Причина повреждения прямой удар или падение на руку. Клиническая картина зависит от характера повреждения. При неосложненном переломе возникает боль в месте перелома и в руке, отек мягких тканей и гематома в месте перелома, нарушение функции конечности, деформация ключицы. При повреждении сосудисто-нервного пучка на стороне повреждения будет наблюдаться травматический плексит. При повреждении плевры и верхушки легкого — легочные симптомы (см. выше). При оказании первой медицинской помощи необходимо наложить косыночную повязку на верхнюю конечность или повязку Дезо, обезболить и провести госпитализацию в травматологическое отделение в положении больного полусидя. Для уточнения диагноза проводится рентгенологическое исследование. В лечении для фиксации костных обломков используются ватномарлевые кольца Дельбе (рис. 76), мягкая бинтовая или гипсовая повязка Дезо. Длительность иммобилизации до 4 недель. Также проводятся обезболивание, дыхательная физкультура, физиотерапевтические процедуры. При расхождении костных отломков проводится операция — открытая репозиция, Марлевые кольца костных отломков. Мель
Открытые повреждения грудной клетки
Открытые повреждения грудной клетки разделяются на непроникающие и проникающие. Непроникающие ранения протекают благоприятно. Проникающие повреждения сопровождаются пневмотораксом, гемотораксом и гемопневмотораксом. Пневмоторакс делится на закрытый, открытый и клапанный. При закрытом пневмотораксе воздух, поступивший в плевральную полость после травмы, остается в ней. Количество воздуха обычно невелико. Состояние при этом средней тяжести, отмечается бледность кожных покровов, одышка. При аускультации будет ослабление дыхания на стороне поражения, при перкуссии коробочный звук в верхних отделах грудной клетки. При открытом пневмотораксе через раневое отверстие в полость плевры поступает и выходит воздух. При этом состояние пациента будет тяжелым, появляется бледность кожных покровов, одышка, тахикардия, частое поверхностное дыхание, кашель, боли в груди, подкожная эмфизема. Грудная клетка асимметрична, на стороне поражения нет дыхательных движений. При аускультации на стороне поражения дыхание не прослушивается. При перкуссии коробочный звук на всей стороне поражения. При наличии раневого отверстия из него выделяется алая пенистая кровь со свистящим выхождением воздуха. При клапанном пневмотораксе воздух поступает в плевральную полость при каждом вдохе, при выдохе раневой канал спадается и воздух скапливается в плевральной полости, смещая средостение в здоровую сторону. При этом состояние пациента крайне тяжелое. Отмечаются тахикардия, снижение артериального давления, учащение пульса, подкожная эмфизема, поверхностное и частое дыхание, цианотичность слизистых оболочек. Грудная клетка почти не принимает участия в дыхании, межреберные промежутки выбухают. При аускультации дыхание на стороне поражения не прослушивается, а на противоположной стороне резко ослаблено, тоны сердца тихие, глухие и неритмичные. При перкуссии коробочный звук на большом протяжении, границы сердца смещены в здоровую сторону. При гемотораксе появляется бледность кожных покровов, слабость, боль в грудной клетке, падение артериального давления, учащение пульса, кашель. При аускультации ослабление дыхания, при перкуссии — притупление перкуторного звука внизу на стороне поражения. При оказании первой медицинской помощи необходимо пострадавшего уложить в положение полусидя или лежа горизонтально при состоянии шока. Следует провести обезболивание, противошоковую терапию, при острой кровопотере ввести гемостатики и гемодинамические кровезаменители. При наличии раны наложить на нее окклюзионную повязку. При напряженном клапанном пневмотораксе проводится пункция плевральной полости с удалением из нее воздуха. Также вводятся сердечные препараты, и проводится оксигенотерапия. Для подтверждения диагноза проводится рентгенологическое исследование. Лечение сводится к назначению обезболивающих средств, сердечных препаратов, кислорода. Обязательно проводится первичная обработка раны. При проникающем ранении проводится торакотомия.
В зависимости от характера повреждения проводят оперативное вмешательство:
– ушивание дефекта, наложение сосудистого шва. Операция заканчивается обязательным дренированием плевральной полости. При наличие гемоторакса сначала проводятся пункции плевральной полости, и только в случае нарастания острой кровопотери показана экстренная операция.
Ранение сердца и перикарда
Клинически ранение сердца и перикарда проявляются наружным кровотечением и кровотечением в перикардиальную полость, в средостение, травматическим шоком, падением артериального давления, слабым нитевидным пульсом, потерей сознания, расширением вен на шее, одышкой. Общее состояние больного крайне тяжелое, отмечается бледность кожных покровов, цианоз слизистых. При аускультации тоны сердца приглушены или не выслушиваются, при перкуссии — расширение границ сердца. При оказании первой медицинской помощи пострадавшего надо немедленно госпитализировать в хирургическое отделение б положении лежа на носилках для экстренной операции.
Пациенту с травмой груди создают в постели положение полусидя. Большое внимание уделяется профилактике легочных осложнений. Медсестра должна уметь проводить ингаляции увлажненным кислородом через носовой катетер. С целью профилактики застойной пневмонии необходимо менять положение пациента в кровати, проводить дыхательную физкультуру, периодически отсасывать мокроту с помощью катетера и электроотсоса из дыхательных путей. При дренировании плевральной полости необходимо следить за дренажной системой: ее проходимостью, герметичностью, регистрировать количество и характер выделенной жидкости из плевральной полости, контролировать отхождение воздуха. Аппарат Боброва, с помощью которого проводится дренирование, должен находиться ниже уровня кровати.
При смене банок или транспортировке больного необходимо наложить зажим на дренажную трубку. При наличии осложнений (пневмоторакс, подкожная эмфизема, истечение крови по
дренажу, отсутствие отделяемого по дренажу) медсестра срочно вызывает врача для осмотра пациента. Перевязки проводятся ежедневно с соблюдением асептики. Медсестра следит за пульсом, артериальным давлением, частотой, ритмом и глубиной дыхания, водным балансом. После операции на 3-й день разрешают садиться в кровати, а с 4—5 дня — вставать.
После операции на сердце необходимо следить за работой сердца: подсчитывать пульс, измерять артериальное и венозное давление, температуру тела. Содержание в крови гемоглобина, остаточного азота, электролитов, определять почасовой диурез. Вставать таким пациентам разрешается на 3—4 неделе.
Сестринский процесс при повреждениях и заболеваниях грудной клетки и органов грудной полости
Сестринское обследование и оценка ситуации пациента.
Медсестре необходимо провести сбор информации о пациенте, о его физическом здоровье. Состояние кожных покровов и слизистых (цианоз, влажность и пр.), костно-мышечной системы
(наличие «барабанных палочек» и «часовых стекол» на ногтевых фалангах пальцев) говорят о врожденных или хронических заболеваниях легких и сердца. Более объективно о тяжести
заболеваний можно судить после измерения температуры тела, артериального давления и подсчета пульса. При заболеваниях органов грудной клетки необходимо проводить лабораторные
методы диагностики: общий анализ крови и мочи, коагулограмму, биохимические показатели крови. Эндоскопические методы диагностики проводятся при заболеваниях бронхов.
Медсестра принимает активное участие в исследовании показателей внешнего дыхания, пробы Штанге, ЭКГ. Рентгенологические методы исследования проводятся при всех заболеваниях грудной клетки и ее органов. Необходимо определить факторы риска: курение, предрасположенность и наследственность заболеваний грудной клетки и ее органов, загрязнение воздуха канцерогенами. После сбора информации и проведения обследования сестра
должна провести анализ собранной информации о пациенте и сделать определенные выводы, заполнить документацию с целью ее использования в качестве основы для сравнения в дальнейшем.
Диагностирование или определение проблем пациента.
Медсестра оценивает состояние здоровья пациента с целью оценки самоухода, ставит сестринские диагнозы. Возможныследующие варианты сестринского диагноза:
Одышка, связанная с:
– воспалительными заболеваниями легких,
– неправильным положением в кровати,
– состоянием после операции на легких или сердце,
– неправильным выполнением дыхательных упражнений,
– нежеланием отказаться от курения.
Боль в грудной клетке из-за:
– воспалительных заболеваний легких,
– повреждений грудной клетки или ее органов,
– состояния после операции.
– скопления мокроты в трахее или бронхах.
Снижение аппетита из-за мокроты с неприятным запахом.
Снижение физической активности в связи с болью или одышкой.
Повышение температуры тела из-за развития воспалительных процессов.
Страх, тревога, неуверенность, связанная с госпитализацией.
Снижение физической активности в связи со слабостью.
Состояние депрессии из-за незнания о своей болезни.
Нарушение сна из-за боли, кашля и пр.
Риск появления пролежней из-за длительного постельного режима. После формирования всех сестринских диагнозов медсестра устанавливает их приоритетность.
Планирование сестринских вмешательств.
Медсестре необходимо ознакомить пациента с оценкой его состояния и потребности в уходе. Чтобы ваши планы не вызывали у пациента нежелательных реакций, надо выслушать его мнение,
предложить какие-либо изменения. Необходимо определить цели ухода для каждой проблемы вместе с пациентом, оценить возможности пациента и прогнозировать время ожидаемого результата.
По мере изменения состояния пациента его потребности будут изменяться. Также определяются возможности участия семьи в сестринском процессе.
В планировании необходимо:
– учесть, что пациенту с заболеванием легких и сердца нужно бросить курить или уменьшить количество выкуренных сигарет;
– обучить пациента технике откашливания мокроты, правильному дренирующему положению тела для облегчения дыхания;
– уменьшить боль в послеоперационный период;
– оказать психологическую и эмоциональную поддержку;
– уменьшить риск осложнений;
– снизить температуру тела до нормальных цифр;
4. Реализация плана сестринского вмешательства.
Медсестра согласно листу назначения наблюдает за состоянием пациента, измеряет артериальное давление, подсчитывает пульс, измеряет температуру тела, проводит обезболивание, наблюдает
за послеоперационной раной. При постельном режиме придает нужное положение пациента в постели. В уходе за пациентом с заболеванием легких необходимо обеспечить приток
свежего воздуха в палату. При лечении онкологических заболеваний надо отвлечь внимание пациента общением с ним. Ежедневно проводить с пациентом дыхательные упражнения, показать
правильное использование ингалятора и плевательницы.
При наличии дренажей необходимо проводить за ними уход.
Оценка сестринских вмешательств.
Оцениваются реакция пациента на сестринский уход, качество оказанной помощи, эффективность и качество сестринского ухода, полученные результаты. В результате оценки можно отметить достижение цели, отсутствие ожидаемого результата или ухудшение его. Медсестрой обязательно отмечаются выполнение цели, побочные эффекты, неожиданные результаты.
Вся эта оценка записывается в документацию сестринского процесса.
Введение
История лечения хирургических заболеваний груди относится к древнейшим медицинским направлениям. Археологические находки и древние рукописи свидетельствуют, что попытки хирургического лечения этих заболеваний были еще в каменном веке: в Египте за 2-3 тысяч. до н.э. применяли вправление вывихов и ключицы, лечили переломы ребер. Древнегреческая медицина эпохи Гиппократа оставила письменные свидетельства о умении производить плевральную пункцию, хирургические свидетельства с использованием специальных инструментов.
Средневековая медицина, следуя религиозным догматам, предписывала избегать пролития крови и запрещала заниматься изучением анатомии на трупах. Это привело к противопоставлению «ученых» врачей и цирюльников и банщиков, к которым отошли хирургические приемы оказания помощи, хирургия на столетия была отнесена в разряд ремесел.
В эпоху возрождения научным фундаментом развития торакальной хирургии становятся успехи анатомии, связанные с работами Везалия, Фалопия, Евстахия.
Известную роль сыграло и развитие огнестрельного оружия, что обусловило массовость торакальных ранений и усилило потребность в их лечении.
В 1731 г. в Париже была основана Академия хирургов, уравненная в правах с медицинским факультетом Парижского университета. Открытие рентгеновских лучей позволило исследовать внутренние органы груди на качественно новом уровне. К середине 19 в. относится расцвет деятельности русского хирурга и анатома Н.И.Пирогова, основоположника топографической анатомии (основы рационального оперирования) и современной военно-полевой хирургии. Дальнейшее развитие лечения хирургических заболеваний груди связано с именами Н.В.Склифосовского, А.А.Боброва, П.И.Дьяконова и др. Характерными для современной хирургии, как и для медицины в целом, являются процессы выделения более узких дисциплин и одновременно сближения смежных областей различных отделов медицины.
Так во 2-ой половине 19 в. из хирургии, терапии и педиатрии выделилась пульмонология раздел клинической медицины, изучающий болезни трахеи и бронхов, легких и плевры, применяющей наряду с консервативными и хирургические методы лечения.
Болезни легких, вызванных туберкулезной инфекцией, стали предметом другой клинической дисциплины-фтизиатрии.
Кардиология –раздел медицины, изучающий заболевания сердца и сосудов, зародилась в недрах хирургии, терапии, педиатрии, невропатологии, физиологии, нормальной и патологической анатомии, фармакологии и выделилась в самостоятельную дисциплину в 19-20 веке. Но только вторая половина 20 века с развитием новых средств иммунного и фармакологического воздействия, позволили резко повысить хирургический потенциал этой дисциплины, с её вершиной пересадкой сердца (К.Барнард, 1967г.Кейптаун), что позволило выделится дочернему направлению современной хирургии-кардиохирургии. Обладая собственными специфическими методами диагностики и лечения ряда хирургических заболеваний отводит в свою область онкология.
Травмы и термические поражения груди являются частью обширной и древней хирургической дисциплины-травматологии, они же в аспекте особенностей диагностики и организации помощи в военной обстановке, изучаются военно-полевой хирургии.
Физикальные методы исследование грудной клетки:
Условные топографические линии грудной клетки:
– передняя срединная (через середину грудины),
– парастернальная (по краю грудины),
– срединно-ключичная (через середину ключицы),
– передняя, средняя и задняя подмышечные (соответственно краям и середине подмышечной впадины),
– лопаточная (через угол лопатки),
– паравертебральная (по краям позвоночника).
Инструментальные методы исследования:
– рентгенологические (рентгеноскопия, рентгенография в 2-х или 3-х проекциях, томография, бронхография),
– эндоскопические (торакоскопия, бронхоскопия),
– пункция плевральной полости с исследованием содержимого,
– зондирование крупных сосудов и полостей сердца.
Закрытые повреждения грудной клетки:
1.Ушиб грудной клетки – в месте травмы – гематома, локальная болезненность, усиливающаяся при дыхании и движениях.
Лечение: амбулаторное. Холод местно, анальгетики, физиотерапия, дыхательная гимнастика.
2. Переломы ребер:возможен при прямой травме и сдавлении грудной клетки в боковом или переднезаднем направлении.
Переломы могут быть:
– одиночными (1 ребро),
– множественными (2 и более ребер).
При повреждении ребра в 2-3 местах возникает двойной или тройной перелом. При таких переломах образуется участок, совершающий дыхательные экскурсии, не совпадающие с движениями грудной клетки. При вдохе участок западает, при выдохе – выпячивается – «парадоксальное дыхание». Этот участок называется клапаном. При повреждении отломками ребер легочной ткани возможно кровотечение в плевральную полость (гемоторакс) и выхождение воздуха (пневмоторакс). Поступление воздуха из плевральной полости по клетчатке средостения на шею и лицо, грудную клетку – вызывает подкожную эмфизему.
Клиника: острая боль в месте перелома, усиливающаяся при дыхании, обрыв дыхания на вдохе. Отставание соответствующей стороны грудной клетки при дыхании (больной щадит), одышка, цианоз слизистых и кожных покровов, тахикардия. При пальпации – резкая болезненность в зоне перелома, крепитация отломков. При пневмотораксе – смещение сердечного толчка; перкуторно на стороне поражения – коробочный звук, аускультативно – ослабление или полное исчезновение дыхания. При гемотораксе – притупление перкуторного звука, бронхиальное дыхание в поджатом легком. Диагноз уточняется рентгенологически.
Лечение: обезболивание 1% раствором новокаина (вводят в место перелома или паравертебральная блокада), анальгетики, седативные. Профилактически – АБ – при множественных переломах. При пневмо – и гемотораксе – пункция. При нарастающей подкожной эмфиземе – трахеостомия, дренирование переднего средостения. Оперативное фиксирование реберных отломков при «реберном клапане».
3. Переломы ключицы:возникают при прямой травме или падении на вытянутую руку. Могут быть поперечными, косыми, многооскольчатыми, сопровождаться повреждением сосудисто-нервного пучка, плевры, верхушки легкого.
Симптомы: боль, отек, гематома в месте перелома, нарушение функции конечности. Определяется деформация, патологическая подвижность, крепитация отломков.
Лечение: первая помощь – обезболивание (местное новокаином), транспортная иммобилизации. В стационаре – вправление отломков, фиксация ватно-марлевыми кольцами Дельбе, длительностью до 4-х недель. При осложненных переломах – оперативное лечение: фиксация отломков металлической спицей или проволокой или танталовыми скрепками. После стихания болей – лечебная физкультура. Трудоспособность восстанавливается через 6-8 недель.
Открытые повреждения грудной клетки:
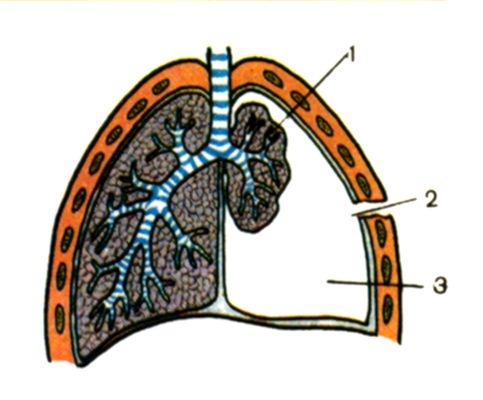
По характеру раневого канала:
Непроникающие ранения протекают благоприятно. Тяжелее протекают открытые ранения с повреждением легочной ткани, гемо- и пневмотораксом.
Пневмоторакс – скопление воздуха в плевральной полости. Бывает:
1.Закрытый пневмоторакс:воздух поступает в плевральную полость после травмы и спадения раневого канала – во время дыхательных движений новые порции воздуха не поступают. Количество воздуха обычно невелико, легкое поджато частично. Воздух быстро рассасывается или удаляется при пункции.
2. Открытый пневмоторакс:характеризуется наличием отверстия в грудной стенке, включающего и париетальную плевру, свободно сообщающегося с внешней средой. Воздух во время вдоха входит в плевральную полость и выходит во время выдоха. Под влиянием непрерывных колебаний внутриплеврального давления возникает колебание средостения (флоттирование), при котором сердце, крупные сосуды и нервы трепещут подобно парусу при переменном ветре.
3. Клапанный пневмоторакс: воздух поступает в плевральную полость при каждом вдохе, при выдохе раневой канал спадается, что создает препятствие обратному выходу воздуха. С каждым вдохом количество воздуха в плевральной полости нарастает, внутриплевральное давление увеличивается, средостение все больше отклоняется в противоположную сторону, вплоть до образования перегиба крупных сосудов. Холодный воздух вызывает раздражение нервных окончаний плевры, в сочетание с вышеописанными процессами, приводит к развитию кардиопульмонального шока.
Клиническая картина: тахикардия, АД падает, подкожная эмфизема, при перкуссии – «тимпанит», при аускультации – ослабленное дыхание или отсутствует. Для клапанного пневмоторакса характерны: нарастающая одышка, цианоз, прогрессирующее смещение средостения, крайне тяжелое состояние. При осмотре выявляется рана, через которую воздух попадает в плевральную полость. Пострадавший старается прикрыть раневое отверстие рукой.
Лечение: первая помощь – наложение окклюзионной повязки, вагосимпатическая новокаиновая блокада, аналгетики, сердечные препараты, кислород ингаляционно. Транспортировка в положении полусидя. В стационаре: пункция плевральной полости, эвакуация воздуха. При нарастающем пневмотораксе – дренирование плевральной полости, активная аспирация воздуха. ПХО раны. Торакотомия производится при повреждении легких, сосудов, сердца под наркозом. В послеоперационном периоде основное внимание уделяют постоянной аспирации из плевральной полости. Дренажи удаляют на 3-у сутки.
Гемоторакс – скопление крови в плевральной полости в результате внутреннего кровотечения при ранении легкого, повреждения межреберных артерий (перелом ребра).
 Клиника: зависит от количества крови, излившейся в плевральную полость. Малый гемоторакс – до 500,0 крови, средний – до 1000,0, большой – более 1000,0. Небольшое количество крови вызывает боль и кашель. По мере увеличения гемоторакса – появляется картина сдавления легкого, смещение органов средостения, поэтому – одышка, цианоз, вынужденное сидячее положение, тахикардия, АД падает. При перкуссии – притупление перкуторного звука, при аускультации – отсутствие везикулярного дыхания. На R*-грамме: затемнение на стороне поражения, горизонтальный уровень жидкости. Лечение: транспортировка в полусидячем положении. Аналгетики. При нарастании гемоторакса – экстренная операция. В случае остановки кровотечения – плевральная пункция, начиная со 2-го дня после травмы с последующим введением АБ в плевральную полость. Пункцию повторяют каждые 2 дня. Изменение цвета аспирированной жидкости и количество в ней Нв свидетельствует и прекращении кровотечения.
Клиника: зависит от количества крови, излившейся в плевральную полость. Малый гемоторакс – до 500,0 крови, средний – до 1000,0, большой – более 1000,0. Небольшое количество крови вызывает боль и кашель. По мере увеличения гемоторакса – появляется картина сдавления легкого, смещение органов средостения, поэтому – одышка, цианоз, вынужденное сидячее положение, тахикардия, АД падает. При перкуссии – притупление перкуторного звука, при аускультации – отсутствие везикулярного дыхания. На R*-грамме: затемнение на стороне поражения, горизонтальный уровень жидкости. Лечение: транспортировка в полусидячем положении. Аналгетики. При нарастании гемоторакса – экстренная операция. В случае остановки кровотечения – плевральная пункция, начиная со 2-го дня после травмы с последующим введением АБ в плевральную полость. Пункцию повторяют каждые 2 дня. Изменение цвета аспирированной жидкости и количество в ней Нв свидетельствует и прекращении кровотечения.
Травматическая асфиксия: возникает при длительном сдавлении грудной клетки обломками зданий, породой, землей в шахтах, траншеях. Нарушается поступление крови из верхней полой вены в правое сердце (синдром верхней полой вены).
Клиника: расширены и перенапряжены вены шеи и лица, разрываются мелкие венозные сосуды, происходят кровоизлияния в мягких тканях. Носовые кровотечения, кровоизлияния в барабанную перепонку. При сочетании с переломом ребер, повреждением внутренних органов – картина тяжелого шока с выраженной одышкой, цианозом.
Лечение: обезболивание, сердечные, вагосимпатическая блокада, медленное переливание растворов электролитов, глюкозы. При тяжелом нарушении дыхания – трахеостомия, ИВЛ.
Повреждения перикарда, сердца, крупных сосудов.
Чаще огнестрельные или колото-резанные, чаще повреждается переднебоковая поверхность сердца.
Клиника: расположение раны в проекции сердца, из раны выделяется кровь. Состояние тяжелое. Больной испуган, возбужден или заторможен, сознание спутанное. Кожные покровы бледные, пульс слабый. Аускультативно – тоны сердца приглушены или не выслушиваются, перкуторно – расширение границ сердечной тупости.
Лечение: неотложная торакотомия, вскрытие перикарда, ушивание раны сердца. Реинфузия крови. Перикард ушивают редкими швами, рану зашивают наглухо, оставляя дренажи в плевральной полости.
Ранения аорты, перикарда (изолированные) встречаются редко. Показана экстренная торакотомия с наложением сосудистого шва.
Гемоперикард– скопление крови в полости перикарда в результате ранения сердца или разрыва аневризмы. Приводит к развитию тампонады сердца.
Симптомы: давящая боль в области сердца, чувство страха, тошнота, слабый пульс, одышка, цианоз лица, набухшие вены на шее, сердечный толчок не определяется, тоны сердца глухие, перкуторно – расширение границ сердечной тупости, анемия мозга.
Лечение: диагностическая пункция для уточнения диагноза, остановка кровотечения хирургическим путем.

